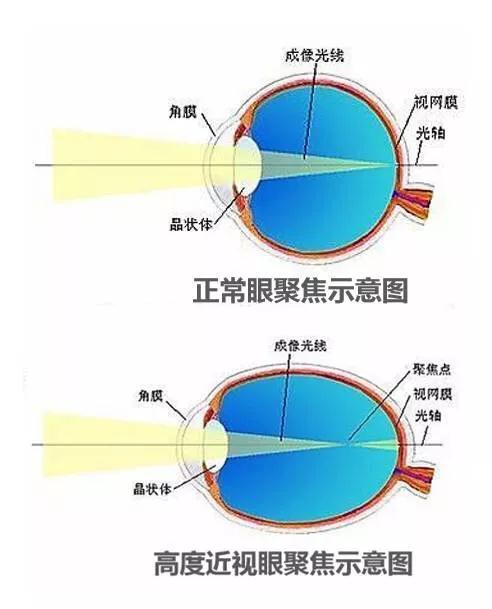
高度近视是指近视度数在-6.00 D以上的屈光不正状态。
高度近视分为两类:一类是单纯性高度近视,其近视度数高,但成年以后可趋于稳定, 并且不伴有导致不可逆视觉损害的眼底病变。
另一类是病理性近视,表现为近视终生进展,可出现不可逆的视觉损害和眼底病变,并伴有眼轴不断地过度增长(>26.5 mm)。
框架眼镜简单有效,无明显禁忌证,但存在边缘较厚、镜片较重、眼睛外观缩小及视网膜像缩小等问题。
接触镜需在有专业验配资质的机构验配,并定期随访以减少并发症发生。与框架眼镜相比,配戴者眼睛表观大小和视网膜像大小均不受明显影响,但需要患者具有良好的依从性和卫生习惯。
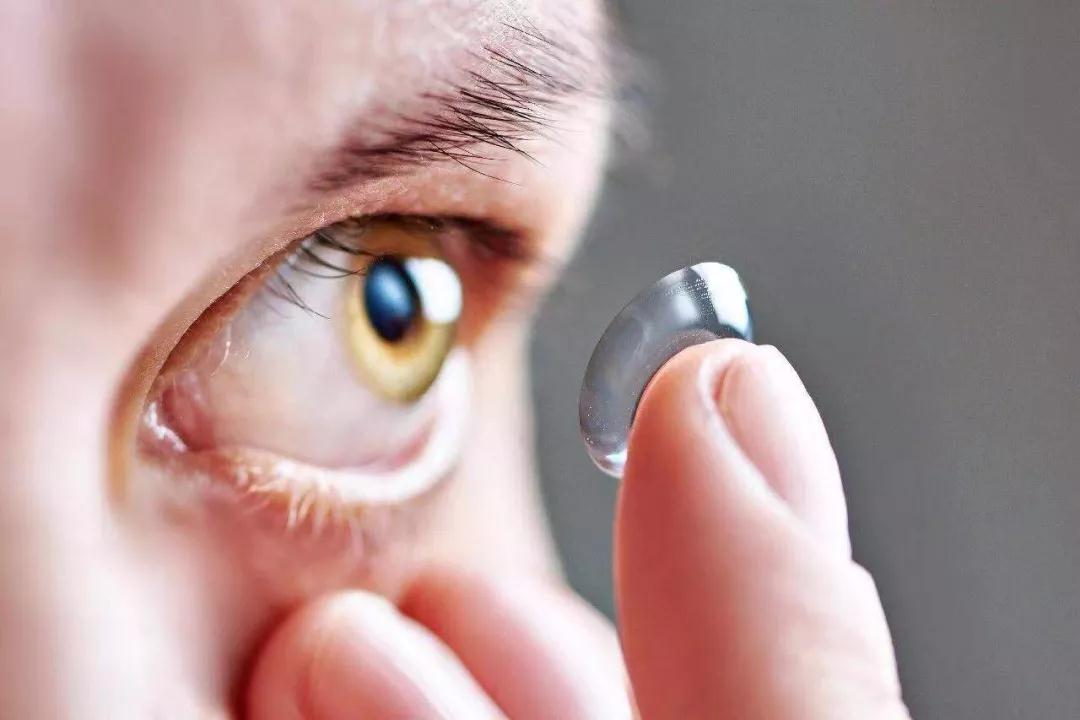
接触镜分为软镜和硬镜,硬镜具有较强的硬度和较好的光学性能,且可以通过泪液镜矫正部分角膜散光, 可以提供更好的视网膜成像质量。
传统软镜随屈光度数增加而增厚,透氧能力下降,但现代工艺可定 制高透氧的高度近视软镜,也可考虑选用。
角膜屈光手术适合屈光度数稳定,有摘镜意愿的患者。
可选择的主要主流手术方式有:
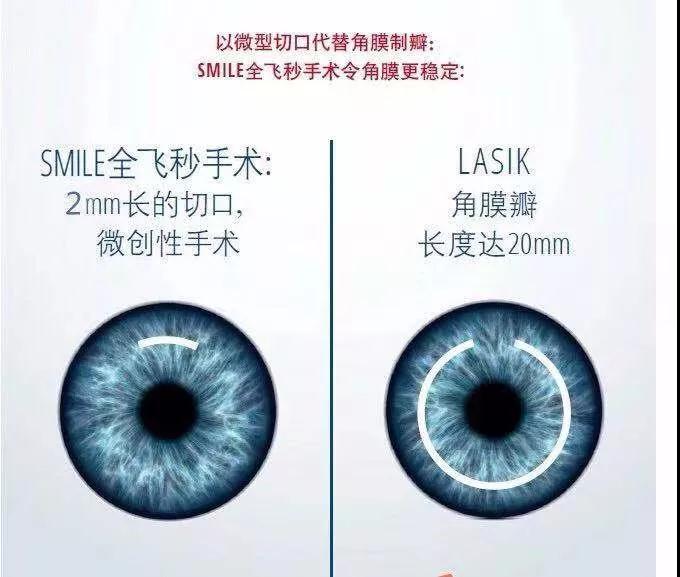
①基质手术包括飞秒激光辅助制瓣的准分子激光原位角膜磨镶术(Femtosecond LASIK, FS-LASIK);
②飞秒激光小切口角膜基质透镜取出术(SMILE);
③表层手术包括机械法去上皮准分子激光角膜切削术(PRK);
④酒精辅助去上皮准分子激光角膜切削术(LASEK) ;
⑤激光辅助去上皮准分子激光角膜切削术(Trans- epithelial photorefractive keratectomy, TPRK)等。
推荐的屈光不正度数矫正范围为:FS-LASIK 不超过-12.00 D,SMILE不超过-10.00 D,表层手术不超过-8.00 D。
圆锥角膜、角膜过薄(中央角膜厚度<480 μm,预期剩余角膜中央基质厚度 <250 μm)及存在尚未控制的眼部活动性炎症或疾病者不宜手术。
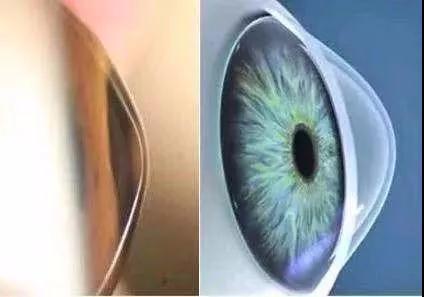
眼内屈光手术适用于屈光度数稳定的患者,尤其适合超过角膜屈光手术适应范围,或眼表条件不宜进行角膜屈光手术而又有摘镜需求的患者。
可选择的主流手术方式主要包括有:
①晶状体眼人工晶状体植入术(Phakic intraocular lens implantation, PIOL) ;
②屈光性晶状体置换术(Refractive lens exchange, RLE)。
PIOL术多用于晶状体功能完好的年轻人,现多将人工晶状体植入后房,具有可逆性和术后保持原有的调节功能的优点。FDA批准用于PIOL术的人工晶状体最高可矫正-23.00 D的高度近视。

RLE 尤其适用于已出现老视、白内障或晶状体硬化以及晶状体脱位的高度近视患者。目前已有报道使用RLE矫正的最高屈光不正度数为-24.00 D。眼 内屈光手术需注意术前眼压、眼底、房角结构和角膜内皮细胞的检查,存在尚未控制的眼部活动性炎症或疾病的患者不宜进行手术。
由于病理性近视的屈光不正度数持续增长,故屈光矫治手段以框架眼镜和接触镜为主。除去屈光矫治以外,还应常规进行眼底检查,以便及时发现 并治疗病理性近视眼底并发症,防止视力不可逆损害。针对一些高危人群,需重点防控。如有高度近视遗传家族史的、远视储备少的、用眼负荷大且双 眼视功能不正常的人群。
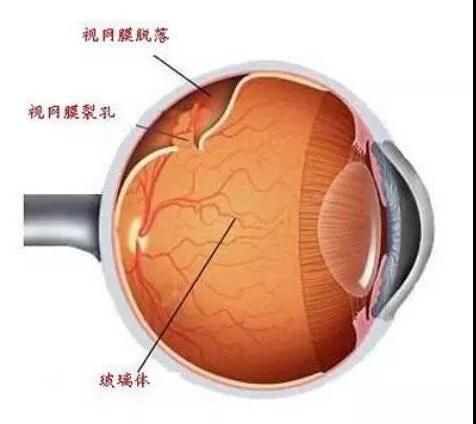
告知患者高度近视容易并发黄斑出血、脉络膜新生血管、黄斑萎缩、黄斑劈裂、视网膜脱离等眼底病变,嘱咐高度近视患者必须避免或减少眼部碰撞和激烈运动,如可以游泳、跑步,但少做跳水、蹦极等运动。遇到眼前有闪光感觉时,必须尽快就医,检查视网膜是否有裂孔。已发现眼底病理改变的高度近视患者需要定期进行眼底检查。
眼轴增长是病理性近视的基本病理改变。控制眼轴增长既是控制病理性近视进展的方法,也是预防病理性近视并发黄斑裂孔、视网膜脱离、劈裂等眼底病变的有效手段。
后巩膜加固术不仅可以有效阻止前后眼轴进一步增长或缩短眼轴,联合晶状体或玻璃体手术还可以治疗黄斑劈裂、视网膜劈裂。虽有部分研究初步证明角膜塑形镜和低浓度阿托品对高度近视患者有延缓眼轴增长的效果,但仍需进一步研究和观察。
病理性近视主要并发症包括CNV、近视性牵拉性黄斑病变、视网膜病变、斜视等,针对这些并发症,有以下几种治疗手段。
抗血管内皮生长因子(VEGF)药物玻璃体腔内注射已经取代传统的光动力疗法(PDT), 是目前一线治疗方法。大型随机对照试验(RCT) 研究显示抗VEGF类药物治疗继发于病理性近视的 CNV,患者视力显著提高,解剖学结构改善明显,且注射次数较少。患者在确诊CNV后应尽早治疗,越早治疗,保留的视觉功能越好。
对于高度近视眼限制性下斜视,当肌肉走行正常,偏斜角度小,且眼球运动受限不明显时可应用内直肌后徙联合外直肌缩短术;当外直肌和上直肌的走行出现异常,眼球运动明显受限时,可采用Loop myopexy术或其改良术式进行治疗。
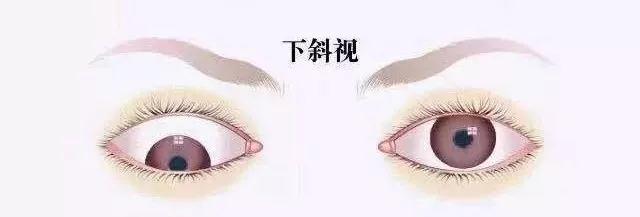
图片来源:eyecliniclondon 翻译:晓洋
单纯的黄斑裂孔行玻璃体切除术有很高的闭孔率。当伴发黄斑裂孔性视网膜脱离时,常采用玻璃体切除联合玻璃体腔内注气术治疗,可有效提高闭孔率,减少复发概率。
当仅存在视网膜格子样变性时,初发且对视觉功能无影响者可密切随访,每半年一次;当视网膜变性患者不能按时随访时可考虑视网膜光凝术封闭视网膜变性区,以防病变进一步发展出现视网膜裂孔及视网膜脱离。当出现视网膜周边裂孔,无明显视网膜脱离时,可积极进行视网膜光凝,预防视网膜脱离。当出现明显的视网膜脱离时,可根据病情选择不同手术方式,根据不同部位可选择玻璃体腔注气、注油或外路手术,帮助视网膜复位。
调节功能训练包括推进法、远近文字法、 反转拍训练法等,可以提高调节幅度和调节灵活度
聚散功能训练可通过偏振片立体图、孔径 训练仪、Brock线法等锻炼聚散功能。
对于一些已经发展到晚期并伴有多种并发症的高度近视患者,其视觉功能可能已经无法恢复,通过手术、药物及屈光矫正也未能改善,甚至出现盲 或低视力的可能。
此时,视觉矫治将不是治疗关键, 生活基本技能康复、阅读书写技能培训、定向行走和盲杖使用、心理康复、家庭环境的针对性布置等非视觉健康服务应成为新的关注点。
所以高度近视患者不仅需要临床工作者们的努力,更需要一个庞大的团队去践行非视觉健康服务,来帮助低视力人 群重拾生活信心,实现自我价值。
高度近视常导致
永久性视力损害,甚至失明
重视高度近视的防控
非常重要